Los coronavirus constituyen una gran familia de virus que pueden infectar a las aves y los mamíferos, incluidos los humanos, según la Organización Mundial de la Salud (OMS).
Estos virus han sido responsables de varios brotes en todo el mundo, incluida la pandemia del síndrome respiratorio agudo severo (SARS) de 2002-2003 y el brote del síndrome respiratorio del Medio Oriente (MERS) en Corea del Sur en 2015. Más recientemente, un nuevo coronavirus (SARS) -CoV-2, también conocido como COVID-19) desencadenó un brote en China en diciembre de 2019, lo que generó preocupación internacional.
Mientras que algunos coronavirus han causado epidemias devastadoras, otros causan infecciones respiratorias leves a moderadas, como el resfriado común.
Causas
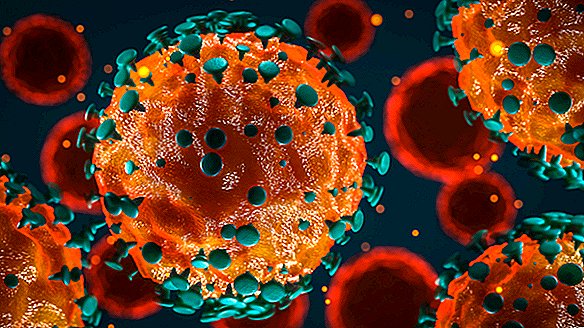
Todos los coronavirus tienen proyecciones puntiagudas en sus superficies externas que se asemejan a los puntos de una corona, o "corona" en latín, según los Centros para el Control y la Prevención de Enfermedades (CDC). Siete coronavirus conocidos pueden infectar a los humanos, incluido el nuevo coronavirus identificado en 2019.
Debajo del exterior de un coronavirus se encuentra un núcleo redondo envuelto en proteínas y una membrana "grasienta", dijo a Live Science en un correo electrónico Jan Carette, profesor asociado de microbiología e inmunología de la Facultad de Medicina de la Universidad de Stanford. El núcleo contiene material genético que el virus puede inyectar en células vulnerables para infectarlas. Las llamadas proteínas espiga se extienden desde el interior del núcleo hasta la superficie viral y permiten que el virus "reconozca y se adhiera" a células específicas del cuerpo, dijo Carette.
"Cuando el pico ataca a su receptor, se desencadena una cascada, lo que resulta en la fusión del virus con la célula", agregó. Esta fusión permite al virus liberar su material genético y secuestrar la maquinaria interna de la célula. "Una vez que esto sucede, el virus se despoja y convierte la célula en una fábrica que comienza a producir nuevos virus".

Varios coronavirus utilizan animales como sus anfitriones principales y también han evolucionado para infectar a los humanos. Los precursores de los coronavirus SARS y MERS aparecen en los murciélagos. El virus del SARS saltó de murciélagos a civetas (pequeños mamíferos nocturnos) en su camino hacia las personas, mientras que el MERS infectó a los camellos antes de propagarse a los humanos. La evidencia sugiere que el nuevo coronavirus también saltó de los murciélagos a los humanos después de pasar por un portador intermedio, aunque los científicos aún no han identificado a la criatura intermediaria infecciosa.
Los cuatro coronavirus humanos más comunes, llamados 229E, NL63, OC43 y HKU1, no saltaron de animales a humanos, sino que utilizaron a los humanos como sus anfitriones naturales, según los CDC. Estos coronavirus transmitidos por el ser humano "presumiblemente han evolucionado para maximizar la propagación entre la población en lugar de la patogenicidad", lo que significa que los virus pueden optar por maximizar su propagación en lugar de dañar a su huésped humano, dijo Carette. Esto puede explicar por qué los coronavirus que se transmiten de los animales parecen causar enfermedades más graves en los humanos, pero la idea sigue siendo especulativa, agregó.
Los coronavirus pueden transmitirse entre humanos a través de gotitas respiratorias que las personas infectadas expulsan cuando respiran, tosen o estornudan. Una máscara quirúrgica típica no puede bloquear las partículas virales contenidas en estas gotitas, pero las medidas simples, como lavarse las manos, desinfectar superficies y objetos que se tocan con frecuencia y evitar tocarse la cara, los ojos y la boca, pueden reducir en gran medida el riesgo de infección.
Los virus generalmente no pueden sobrevivir por más de unas pocas horas en superficies fuera de un huésped humano, pero las personas pueden contraer un coronavirus de una superficie contaminada por un corto período de tiempo, Dra. Nancy Messonnier, directora del Centro para el Centro Nacional para Inmunización y enfermedades respiratorias, dijo durante una conferencia de prensa de los CDC a principios de 2020. Los científicos aún no saben cuánto tiempo puede sobrevivir el nuevo coronavirus fuera de un huésped.
Síntomas
En los humanos, los coronavirus generalmente causan una infección respiratoria con síntomas leves a severos similares a la gripe, pero los síntomas exactos varían según el tipo de coronavirus.
Según los CDC, los cuatro coronavirus humanos comunes pueden hacer que las personas desarrollen secreción nasal, dolor de cabeza, tos, dolor de garganta y fiebre. En un subconjunto de individuos, incluidos aquellos con enfermedad cardiopulmonar o un sistema inmunitario debilitado, la infección viral puede progresar a una infección respiratoria inferior más grave, como neumonía o bronquitis.
En comparación, las infecciones severas de MERS y SARS a menudo progresan a neumonía. Otros síntomas de MERS incluyen fiebre, tos y dificultad para respirar, mientras que el SARS puede causar fiebre, escalofríos y dolores corporales. El SARS tenía una tasa de mortalidad de 9.6% en los brotes de principios de la década de 2000, según The New York Times, mientras que MERS tiene una tasa de mortalidad estimada entre 30% y 40%, anotaron los CDC.
El nuevo coronavirus causa síntomas similares a los de otros coronavirus, provocando fiebre, tos y dificultad para respirar en la mayoría de los pacientes. Los síntomas más raros incluyen mareos, náuseas, vómitos y secreción nasal. A partir de febrero de 2020, los científicos estiman que la tasa de mortalidad por SARS-CoV-2 es del 2%, aunque esa cifra puede estar algo sesgada por la gravedad de los casos estudiados hasta ahora. A medida que se tienen en cuenta los casos más leves de la infección, la tasa de mortalidad estimada puede disminuir.

Diagnostico y tratamiento
Los médicos pueden evaluar a sus pacientes para detectar infecciones por coronavirus analizando muestras respiratorias y suero aislado de su sangre, según los CDC. Los CDC han desarrollado una prueba de diagnóstico equivalente para el nuevo coronavirus, pero su precisión y especificidad para el virus aún se están verificando. Una vez confirmados, los kits de diagnóstico se distribuirán a los centros de atención médica en los EE. UU. Y en el extranjero, según una conferencia de prensa de los CDC en enero de 2020.
No hay tratamientos disponibles para ningún coronavirus humano, según los CDC. Aquellos que contraen un coronavirus común generalmente se recuperan solos y pueden facilitar el proceso tomando medicamentos para el dolor y la fiebre, usando un humidificador, duchas calientes, bebiendo muchos líquidos y quedarse en casa para descansar. Se utilizan regímenes similares para aliviar los síntomas de las infecciones por coronavirus más graves.
Varios medicamentos antivirales existentes, originalmente destinados a tratar el Ébola y la malaria, pueden mostrar cierta eficacia contra el nuevo coronavirus, informó anteriormente Live Science. Estos medicamentos desactivan los virus al interferir con sus intentos de replicarse en las células huésped. Otra clase de droga, llamada "inhibidores de la proteasa", también es prometedora contra los coronavirus y ayuda a alertar al sistema inmune de los invasores virales.
A partir de febrero de 2020, no existen vacunas aprobadas por el gobierno federal para prevenir las infecciones por coronavirus.
Los científicos desarrollaron una vacuna candidata para el SARS durante la pandemia de ese virus, y una posible vacuna MERS recientemente tuvo un buen desempeño en ensayos clínicos preliminares, pero ninguno de estos ha llegado al mercado. Grupos de investigación en todo el mundo ahora están compitiendo para desarrollar una vacuna para el nuevo coronavirus; los CDC apuntan a tener dicha vacuna lista para ensayos clínicos dentro de los tres meses. Sin embargo, si se desarrolla una vacuna, los funcionarios de salud tendrán que evaluar cómo ha evolucionado el brote antes de realizar más pruebas y, finalmente, administrar la vacuna.